Fragmento traducido al español de:
Güneş A1, Alinsod RM2. A mini-review of aesthetic gynecology and leading gynecology associations’ approaches to this issue. Turk J Obstet Gynecol. 2018 Jun;15(2):105-111. doi: 10.4274/tjod.33407
1Yeni Yüzyıl University Faculty of Medicine, Department of Obstetrics and Gynecology, İstanbul, Turkey
2South Cost Urogynecology, Clinic of Urogynecology and Pelvic Reconstructive Surgery, Laguna Beach, California, United States of America
Introducción
Los avances tanto en tecnología como en moda inducen cambios estacionales en la noción de belleza. Las diferencias sociales y culturales entre países también juegan un papel muy significativo en este asunto. Por lo tanto, no se puede dar una descripción exacta de la vista normal de los genitales externos. Sin embargo, al considerar las variaciones anatómicas, Hodgkinson y Hait(1) definieron la imagen estética ideal de los genitales externos femeninos como aquella en la que los labios menores son pequeños y no más grandes que los labios mayores. La clasificación de Motakef se basa en la protrusión de los labios menores que excede el tamaño de los labios mayores(2). La clasificación de Banwell categoriza los labios según su forma y variaciones morfológicas(3). Ninguno de los sistemas de clasificación ha sido aceptado por las sociedades ginecológicas o quirúrgicas plásticas y rara vez se utilizan.
Aparte de las indicaciones médicas como la hipertrofia labial y la hiperplasia suprarrenal congénita, la mayoría de las operaciones se realizan a solicitud del paciente debido a una sensación de agrandamiento y laxitud en la vagina, un deseo de mejorar la función sexual, molestias al usar ropa o al realizar actividades físicas, o con el objetivo de aumentar la satisfacción sexual tanto para ella como para su pareja. En cuanto a la ansiedad por la apariencia externa, los motivos para la cirugía incluyen un tamaño percibido más grande o asimetría de los labios menores y una apariencia de color oscuro de los labios mayores(4,5). Aunque no es posible definir los genitales estéticos ideales, las técnicas específicas para cada paciente elegidas en función de la anatomía del paciente y aplicadas con un enfoque realista pueden aumentar la satisfacción del paciente y reducir las tasas de complicaciones.
Técnicas quirúrgicas de ginecología estética
Reafirmación vaginal, o vaginoplastia, se refiere a la cirugía de la entrada vaginal, el canal más profundo y el epitelio. Este procedimiento no es lo mismo que la reparación del suelo pélvico y si hay un defecto del suelo pélvico, debería ser parte de la evaluación uroginecológica. Frecuentemente, se considera como una modificación de la reparación posterior estándar, pero puede incluir la extirpación de la mucosa vaginal lateral o la reparación posterior alta(6,7). Generalmente se lleva a cabo junto con la perineoplastia y la reparación paravaginal, con o sin una colporrafia anterior, para abordar las preocupaciones del paciente sobre tener una vagina grande o laxa.
Desde la perspectiva de la ginecología estética, el cirujano debe determinar los límites de la reducción del diámetro vaginal planificada de antemano, en diálogo con el paciente, y tener en cuenta que las expectativas del paciente podrían ser poco realistas. Se deben explicar los riesgos de una reafirmación excesiva.
La perineoplastia es una reparación específica de la entrada vaginal y el espacio entre las aberturas vaginal y anal. Es un procedimiento complementario a la cirugía de prolapso. Los objetivos quirúrgicos son el logro cosmético a través de la reformación del cuerpo perineal, levantando así el perineo, y una mayor satisfacción sexual mediante un aumento de la fricción con la penetración del pene.
También puede enderezar el camino por el que pasa la materia fecal y mejorar la mecánica de la defecación. Sin embargo, cuando la perineoplastia se aplica sola para mejorar la disfunción sexual, faltan resultados concluyentes que indiquen una aplicación exitosa(4).
La labioplastia es la cirugía genital estética más comúnmente aplicada y debería tener como objetivo mejorar la apariencia de los genitales externos y reducir los tejidos obstructivos durante las relaciones sexuales. La reducción quirúrgica de los labios menores se describió por primera vez como un motivo estético en la literatura de cirugía plástica por Hodgkinson y Hait(1). Cuando observamos la literatura, se han descrito muchas técnicas para la labioplastia: reducción despitelializada, incisión lineal, reducción compuesta, reducción en cuña, extirpación en W o Z-plastia(2).
La técnica de extirpación lineal es la más preferida entre los ginecólogos debido a su enfoque simple y mínimamente invasivo. En Laguna Beach, California, los términos que se utilizan para las reducciones labiales según el nivel de los labios mayores por debajo o al mismo nivel que los labios menores son: aspecto de borde, aspecto Barbie o aspecto híbrido(8).
Con esta técnica, se pueden lograr contornos más suaves. Según el estudio de Miklos y Moore(5), el 97% de 550 mujeres querían eliminar los bordes oscuros.
Si la paciente desea conservar los bordes oscuros de los labios menores, se puede realizar una técnica en cuña. Esta técnica se realiza principalmente por cirujanos plásticos.
Hay modificaciones de esta técnica; plástica central en V y Z-plastia de 90 grados(9-11). Si se realizan cualquiera de estas técnicas en cuña, es muy importante una hemostasia perfecta para prevenir la dehiscencia de la herida y la formación de fístulas.
Aunque la técnica de resección en cuña conserva un aspecto de borde más natural, la mayoría de las mujeres desean la eliminación de este borde labial irregular para una apariencia más suave y pequeña (Figura 1a, b). Si se necesita eliminar una cantidad mínima de labio, puede preferirse la técnica de reducción despitelializada(12). Si el área despitelializada es grande, puede resultar en un grosor labial aumentado y una línea de sutura visible(13).
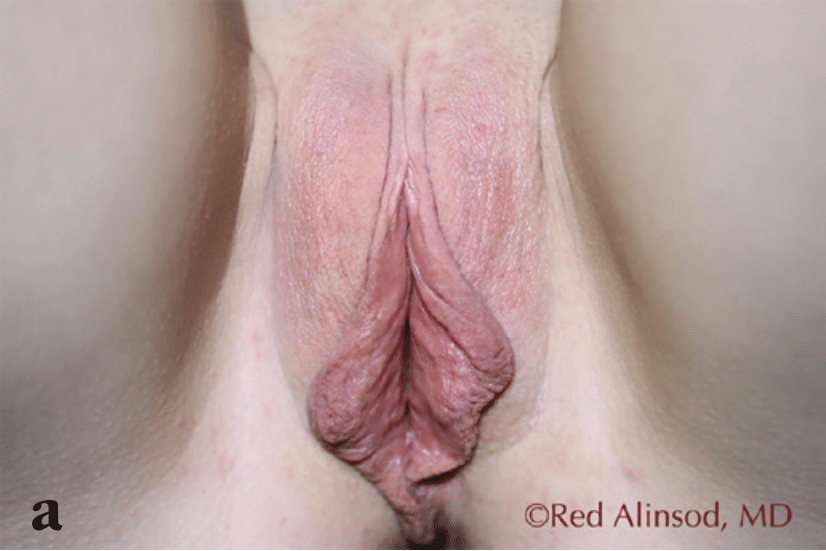


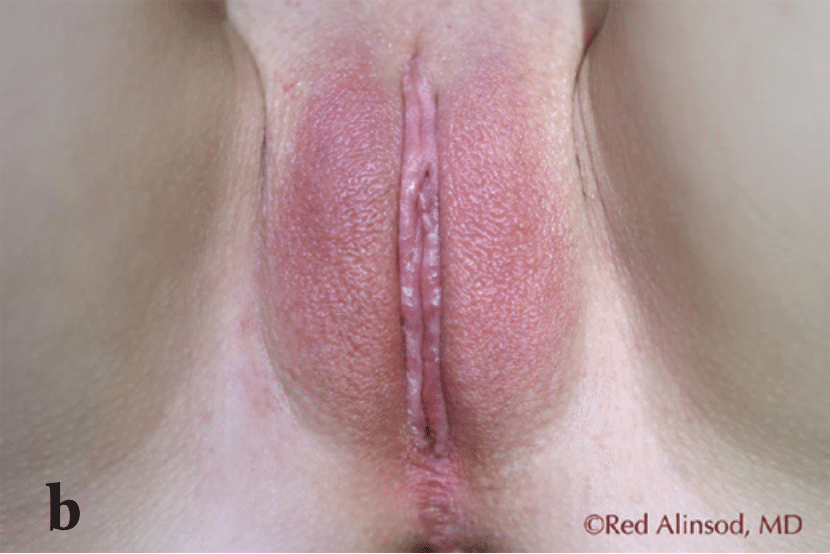


Figura 1. Una joven en sus 20 años se sintió incómoda con sus labios y los tejidos perineales redundantes y laxos. Solicitó una labioplastia agresiva tanto por comodidad como por confianza personal a) antes de la cirugía, b) dos meses después de la cirugía (labioplastia de los labios menores, reducción del capuchón del clítoris y perineoplastia)
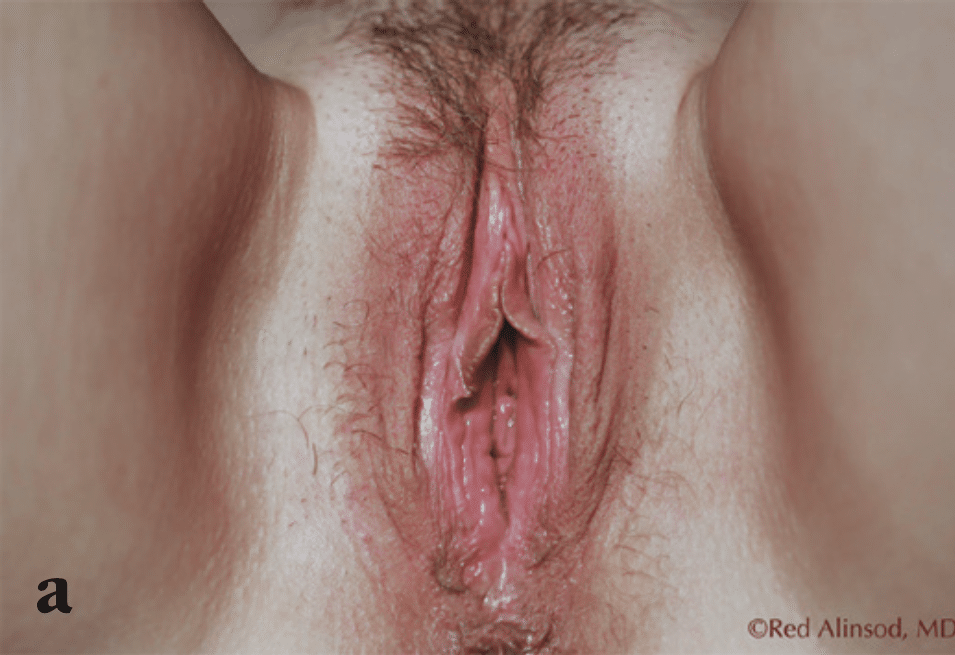


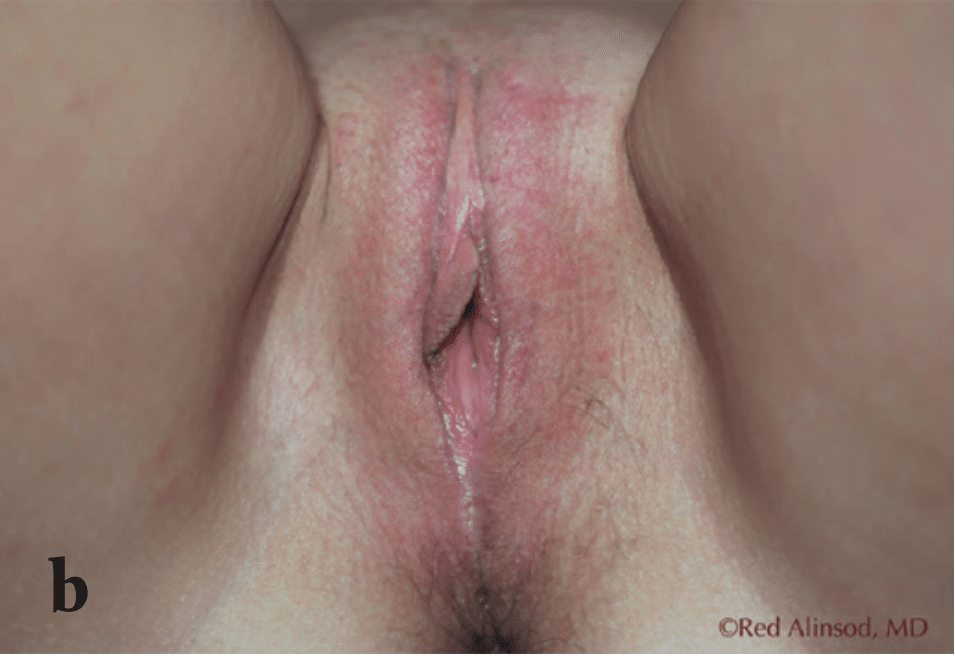


Figura 2. Mujer multípara de mediana edad, descontenta con la apariencia de sus labios mayores laxos y su introito. Solicitó una labioplastia de los labios mayores y perineoplastia y declinó procedimientos de relleno vulvar a) antes de la labioplastia de los labios mayores: vista frontal, b) meses después de la labioplastia de los labios mayores: vista frontal
Te puede interesar: Técnicas de labioplastia de reducción, ventajas y desventajas
La reducción de los labios mayores, o labioplastia de los labios mayores, tiene como objetivo reducir el tamaño de los labios mayores que parecen caídos e hiperplásicos. Aquí, se elimina el exceso de piel y, si es necesario, el cojín graso. En más del 90% de los casos, solo se eliminan segmentos de piel de los labios mayores.
Se puede realizar una resección longitudinal con colocación de cicatrices entre el pliegue del muslo-vulva o una resección con colocación de cicatrices entre los labios mayor y menor. La primera técnica tiene un alto riesgo de dehiscencia de la herida debido a la formación de cicatrices en una zona de alta tensión(14).
El procedimiento de labioplastia de los labios mayores se utiliza para tratar afecciones médicas como el linfedema congénito y la flacidez por el uso crónico de esteroides en condiciones como la hiperplasia suprarrenal congénita.Cuando se realiza por motivos estéticos, la labioplastia de los labios menores puede realizarse junto con la labioplastia de los labios mayores, y son procedimientos típicamente separados (Figura 2a, b).
La reducción del capuchón del clítoris (hoodoplastia) se realiza junto con la labioplastia de los labios menores, pero no siempre. Una de las técnicas consiste en reducir la piel del capuchón del clítoris sobre el clítoris utilizando la técnica de despitelialización cutánea, lateralmente en ubicación.
Se realiza una técnica de reducción vertical del capuchón del clítoris para capuchones anchos y redundantes con múltiples pliegues de piel. La técnica de reducción compuesta es un tipo de labioplastia menor y también logra corregir la protrusión del clítoris(15). En la gran mayoría de los casos, el clítoris no se descubre y el procedimiento se realiza para lograr una mejor simetría y reducir el aspecto «pesado» después de la labioplastia menor. Goodman(7) definió el objetivo de esta reducción como mejorar la excitación sexual al revelar más del clítoris.
El aumento de los labios mayores no se considera una técnica quirúrgica, su propósito es mejorar estéticamente los labios mayores con un aspecto hipoplásico o laxo. Con este fin, se utilizan principalmente el injerto autólogo de grasa o rellenos de ácido hialurónico (HA). Aunque la región seleccionada para el injerto autólogo de grasa puede ser cualquier área con abundante tejido adiposo, las regiones más utilizadas son el muslo y la parte interna de la rodilla. El injerto de grasa se prepara mediante técnicas como la centrifugación y lavado; la técnica de Coleman(16) es la más utilizada.
Para un injerto autólogo de grasa, la inyección debe tener en cuenta la reabsorción, de lo contrario, puede ser necesaria una segunda sesión para lograr el resultado deseado. El uso de HA como relleno también es una técnica frecuentemente empleada en el rejuvenecimiento no quirúrgico. La grasa es el producto predominante utilizado en los Estados Unidos de América (EE. UU.) y el HA es predominante en Europa debido a los costos. En los EE. UU., el relleno de los labios mayores no es tan popular como en Europa.
La preferencia de las mujeres estadounidenses es una apariencia más esbelta y pequeña, que la labioplastia de los labios mayores o la reducción por radiofrecuencia (RF) pueden ayudar a lograr. En Europa, hay más uso de técnicas de relleno, específicamente HA. El resultado está determinado por el conocimiento anatómico y las habilidades operatorias del cirujano. Sin embargo, el uso de HA en esta región debe ser cuidadosamente considerado. Técnicas y materiales adecuados pueden prevenir el desarrollo de inflamaciones, como la formación de un granuloma.
La himenoplastia involucra muchos problemas éticos. Se conoce como revirginización en países occidentales y es un tema sociocultural, especialmente en países musulmanes. La operación en sí es el procedimiento genital femenino menos estudiado. Es más preciso clasificar la himenoplastia como un procedimiento reconstructivo y excluirlo del conjunto de procedimientos estéticos. Los comités de ética de muchas asociaciones no la consideran como cirugía genital cosmética(17,18). Esta cirugía puede ser salvadora de vidas para las mujeres. Es un procedimiento simple y se puede describir como una «reparación vaginal» para proteger la privacidad de la paciente.
Técnicas no quirúrgicas de ginecología estética
Tratamiento láser para la laxitud vaginal: Se han utilizado varios láseres fraccionados para el tratamiento no invasivo de la laxitud vaginal. Los láseres fraccionados de dióxido de carbono (CO2) emiten luz a una longitud de onda de 10.600 nm, que es fuertemente absorbida por el agua del tejido. Esto estimula y promueve la regeneración de las fibras de colágeno, restaurando la hidratación y la elasticidad en la mucosa vaginal(19). El láser fraccionado de erbio es una técnica láser fraccionada termo-ablativa mínimamente invasiva, que se aplica a la mucosa vaginal y se utiliza en la atrofia vulvovaginal postmenopáusica, la incontinencia urinaria de esfuerzo y el estrechamiento vaginal. Con una longitud de onda de 2940 nm, está cerca del pico de absorción del agua. Este láser tiene de 10 a 15 veces más afinidad por la absorción de agua en comparación con el láser CO fraccionado. El efecto fototérmico del haz láser calienta el colágeno en el tejido mucoso seleccionado, lo que conduce a la contracción de las fibras de colágeno y, al final, a la contracción del tejido. Tiene un daño térmico mínimo en el tejido circundante, por lo que tiene molestias postoperatorias y edema más leves(20). La rejuvenecimiento vaginal con láser fue una marca registrada del Dr. David Matlock. Se realiza con un láser de diodo de 980 nm utilizado como dispositivo de corte, muy similar a la cauterización estándar, y no de la manera fraccionada mínimamente invasiva más nueva que ahora utilizan muchas compañías láser para reducir las paredes vaginales.
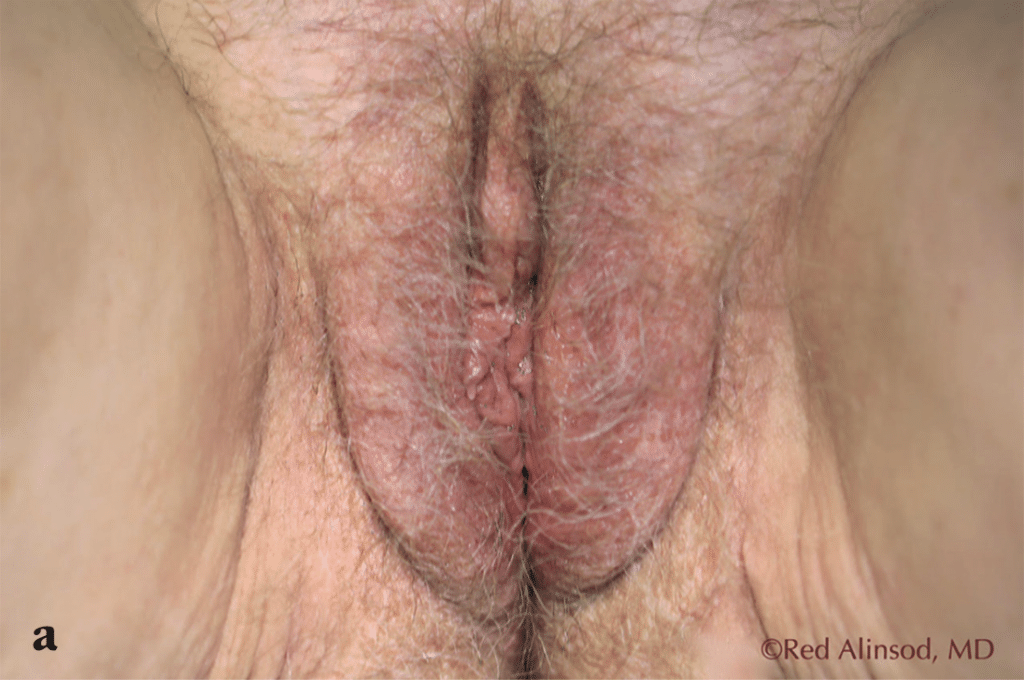


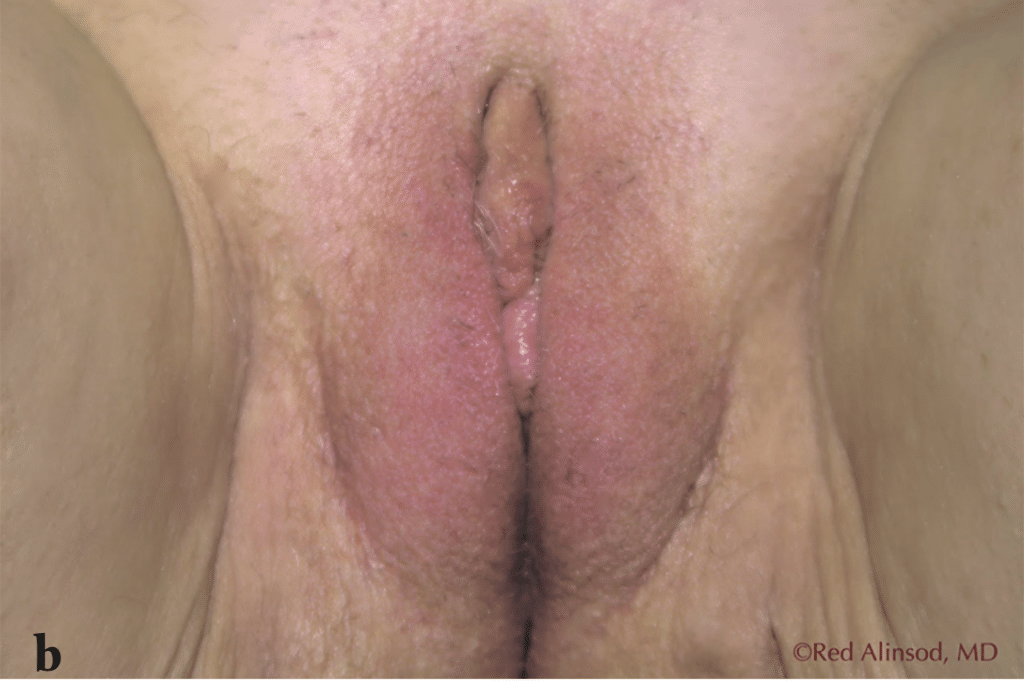


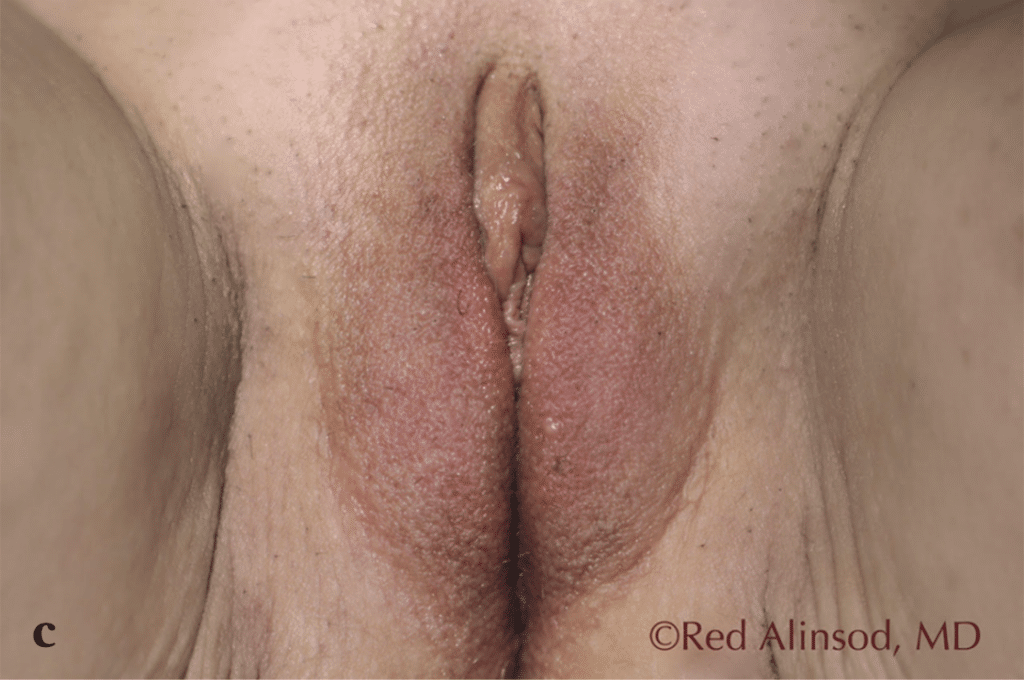


Figura 3. Una mujer de 66 años con síndrome genitourinario severo de la menopausia y laxitud de los labios mayores se sometió a seis sesiones mensuales de rejuvenecimiento vaginal con radiofrecuencia transcutánea controlada por temperatura para lograr el máximo estrechamiento de los labios mayores sin cirugía. Se muestra el progresivo efecto de tensado obtenido durante el período de 6 meses. También se realizaron tratamientos internos que permitieron que el sexo cómodo fuera posible sin necesidad de lubricantes adicionales a) antes del tratamiento, b) después de 3 tratamientos, c) después de 6 tratamientos.
Rejuvenecimiento vaginal por RF: Esta tecnología de rejuvenecimiento cutáneo basada en energía se ha utilizado para el rejuvenecimiento del tejido vaginal para tratar la laxitud vulvovaginal resultante de la edad o el parto. Estudios han demostrado que el uso de RF para la laxitud vulvovaginal resulta en un aumento de la formación de colágeno y elastina(21). A diferencia de los tratamientos basados en láser, no depende del tipo de piel y es aún más efectivo en tejido naturalmente húmedo. Se ha demostrado que esta técnica se tolera especialmente bien cuando se utiliza RF controlado por temperatura. La temperatura del tejido objetivo es de 40-45 grados Celsius, y los termistores permiten monitorear y regular la temperatura. Esta técnica permite la desnaturalización del colágeno y el proceso de curación, apoyando la formación de tejido sano, que es el mecanismo que proporciona el estrechamiento. Las fibras de colágeno, cuando se calientan, se contraen y esto causa que la estructura de hélice triple se pliegue, creando fibras de colágeno más gruesas y más cortas, que se cree que son el mecanismo de acción del estrechamiento inmediato del tejido observado después de estos procedimientos. La creación de nueva elastina, que es relativamente única para RF, puede desempeñar un papel en su efectividad para tratar la laxitud vaginal. Además, se ha descubierto que el aumento del flujo sanguíneo local con esta tecnología conduce a una disminución de la sequedad debido a la atrofia vulvovaginal, lo que resulta en una mejora del rendimiento y la satisfacción sexual. Los investigadores también han demostrado regresión de la incontinencia urinaria de esfuerzo con el estrechamiento de la fascia pubocervical.
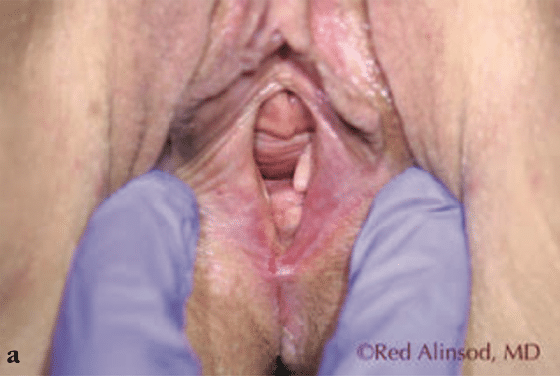


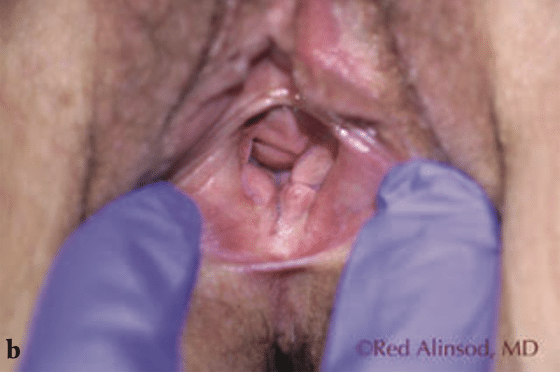


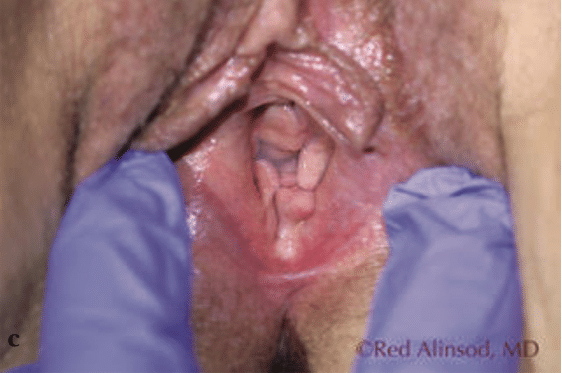


Figura 4. Una mujer de 60 años con un síndrome genitourinario severo de la menopausia y desgarro del perineo durante las relaciones sexuales. Se sometió a radiofrecuencia transcutánea controlada por temperatura mensual durante 3 sesiones y obtuvo un excelente alivio de la sequedad y la dispareunia. Además, se redujo el tamaño de un cistocele leve que se encontró incidentalmente. a) antes del tratamiento, b) después de 2 tratamientos, c) después de 3 tratamientos.
Aclarado vulvar: Esta técnica logra el blanqueamiento de una apariencia vulvar hiperpigmentada mediante agentes químicos o el método láser fraccionado de CO2. Evitar la hipo-hiperpigmentación de rebote debe ser el objetivo principal(27). La hiper e hipo-pigmentación puede ocurrir con el uso de dispositivos basados en energía como un láser de CO2 para aclarar el área. El uso de RF de manera ablativa también puede resultar en hipo o hiperpigmentación. La RF no ablativa evita estos problemas de pigmentación.
Plasma rico en plaquetas (PRP): El PRP autólogo fue reportado por primera vez en 1987 para cirugía de corazón abierto(28). Durante más de 20 años se ha estudiado en cuidado de heridas, ortopedia, cirugía dental, literatura de columna vertebral y una variedad de procedimientos de cirugía cosmética. El PRP contiene un alto nivel de factores de crecimiento como el factor de crecimiento derivado de plaquetas, el factor de crecimiento transformante beta y el factor de crecimiento epidérmico. No es antigénico porque es autólogo, y no se han detectado efectos adversos(29). Se ha descubierto que las inyecciones de PRP son opciones no quirúrgicas para la disfunción sexual femenina, la falta de lubricación y la incontinencia urinaria de esfuerzo(30). Algunos estudios piloto también han mostrado que el PRP tiene un efecto en el tratamiento del liquen escleroso(31,32). El O-Shot® es un procedimiento de PRP que fue registrado por Charles Runels.
La combinación de PRP con RF para el liquen escleroso ha mostrado un tremendo potencial para el alivio de síntomas a largo plazo. Los estudios en Estados Unidos con el Dr. Runels y el Dr. Alinsod están en curso.
Aumento del punto G: En 1950, el ginecólogo alemán Grafenberg(33) describió una zona erógena en la pared vaginal anterior a lo largo del curso de la uretra. Desde entonces, se han publicado muchos artículos mostrando la existencia de esta zona y en 1981 esta área fue nombrada como el punto G por Addiego et al.(34) en honor a Grafenberg(33). Muchos autores aceptan esta área como la responsable de orgasmos activados vaginalmente. La anatomía precisa no se comprende completamente pero se puede definir como un complejo neurovascular(35,36).
El aumento del punto G con rellenos como el colágeno o el trasplante autólogo de grasa conduce a agrandamiento de esta zona hacia el lumen vaginal y una mayor sensación durante las relaciones sexuales(37).

Aprende desde cero a realizar procedimientos de ginecología estética funcional
Curso exclusivo para especialistas
Ética:
Revisión por pares: revisada por pares externos. Contribuciones de autoría
Surgical and Medical Practices: R.M.A., Concept: A.G., Design: A.G., Data Collection or Processing: A.G., R.M.A., Analysis or Interpretation: A.G., R.M.A., Literature Search: A.G., Writing: A.G., R.M.A.
Conflicto de intereses:
Red M. Alinsod es consultor y orador de Thermi, Cooper Surgical. Aylin Güneş no tiene ningún conflicto de intereses. Divulgación financiera: los autores no cuentan con apoyo financiero para esta revisión.
Referencias
- Hodgkinson DJ, Hait G. Aesthetic vaginal labioplasty. Plast Reconstr Surg 1984;74:414-4.
- Motakef S, Rodriguez-Feliz J, Chung MT, Ingargiola MJ, Wong VW, Patel A. Vaginal labiaplasty: current practices and a simplified classification system for labial protrusion. Plast Reconstr Surg 2015;135:774-88.
- Banwell PE. Anatomy and Classification of the Female Genitalia: Implications for surgical management. In: Hamori CA, Banwell PE, Alinsod R (eds). Female Cosmetic Genital Surgery Concepts, Classification and Techniques. New York: Thieme Publishers; 2017. p. 14-7.
- Goodman MP, Placik OJ, Benson RH, Miklos JR, Moore RD, Jason RA, et al. A large multicenter outcome study of female genital plastic surgery. J Sex Med 2010;7:1565-77.
- Miklos JR, Moore RD. Postoperative cosmetic expectations for patients considering labioplasty surgery: our experience with 550 patients. Surg Technol Int 2011;21:170-4.
- Iglesia CB, Yurteri-Kaplan L, Alinsod R. Female genital cosmetic surgery: a review of techniques and outcomes. Int Urogynecol J 2013;24:1997-2009.
- Goodman MP. Female cosmetic genital surgery. Obstet Gynecol 2009;113:154-9.
- Alinsod R. Labia minora reduction surgery: Curved linear resection. In: Hamori CA, Banwell PE, Alinsod R (eds). Female Cosmetic Genital Surgery Concepts, Classification and Techniques. New York: Thieme Publishers; 2017.p.59-74.
- Alter GJ. A new thecnique for aesthetic labia minora reduction. Ann Plast Surg 1998;40:287-90.
- Alter GJ. Aesthetic labia minora and clitoral hood reduction using extended central wedge resection. Plast Reconstr Surg 2008;122:1780-9.
- Gungor M, Sır E, Celik D, Seyhan A, Yoleri L. Reconstruction of labium minus hypertrophy taking into account anatomical differences. Turk J Plast Surg 2011;19:70-3.
- Choi HY, Kim KT. A new method for aesthetic reduction of labia minora (the deepithelised reduction of labioplasty). Plast Reconstr Surg 2000;105:419-22.
- Dobbeleir JM, Landuyt KV, Monstrey SJ. Aesthetic surgery of the female genitalia. Semin Plast Surg 2011;25:130-41.
- Triana L, Robledo AM. Aesthetic surgery of female external genitalia. Aesthet Surg J 2015;35:165-77.
- Gress S. Composite reduction labiaplasty. Aesthet Plast Surg 2013;37:674-83.
- Coleman SR. Structural fat grafts; the ideal filler? Clin Plast Surg 2001;28:111-9.
- Committee on Gynecologic Practice, American College of Obstetricians and Gynecologists. ACOG Committee Opinion No. 378. Vaginal “rejuvenation” and cosmetic vaginal procedures. Obstet Gynecol 2007;110:737-8.
- Royal Collage of Obstetricians and Gynaecologist. Statement number 6: Hymenoplasty and Labial Surgery. Royal College of Gynaecologists, 2009.
- Karcher C, Sadick N. Vaginal rejuvenation using energy based devices. Int J Women’s Dermatol 2016;2:85-8.
- Tadir Y, Gaspar A, Lev-Sagie A, Alexiades M, Alinsod A, Bader A, et al. Light and energy based therapeutics for genitourinary syndrome of menopause: Consensus and controversies. Lasers Surg Med 2017;49:137-59.
- Dunbar SW, Goldberg DJ. Radiofrequency in cosmetic dermatology: An update. J Drugs Dermatol 2015;14:1229-38.
- Alexiades-Armenakas M, Newman J, Willey A, Kilmer S, Goldberg D, Garden J, et al. Prospective multicenter clinical trial of a minimally invasive temperature-controlled bipolar fractional radiofrequency system for rhytid and laxity treatment. Dermatol Surg 2013;39:263- 73.
- Millheiser LS, Pauls RN, Herbst SJ, Chen BH. Radiofrequency treatment of vaginal laxity after vaginal delivery: nonsurgical vaginal tightening. J Sex Med 2010;7:3088-95.
- Alinsod RM. Transcutaneous temperature controlled radiofrequency for orgasmic dysfunction. Lasers Surg Med 2016;48:641-5.
- Lalji S, Lozanova P. Evaluation of the safety and efficacy of a monopolar nonablative radiofrequency device for the improvement of vulvo-vaginal laxity and urinary incontinence. J Cosmet Dermatol 2017;16:230-4.
- Leibaschoff G, Izasa PG, Cardona JL, Miklos JR, Moore RD. Transcutaneous temperature controlled radiofrequency (TTCRF) for the treatment of menopausal vaginal/genitourinary symptoms. Surg Technol Int 2016;26:149-59.
- Santos C, Alinsod R. Auxilary Procedures. In: Hamori CA, Banwell PE, Alinsod R (eds). Female Cosmetic Genital Surgery Concepts, Classification and Techniques. New York: Thieme Publishers; 2017.p.206-17.
- Ferrari M, Zia S, Valbonesi M, Henriquet F, Venere G, Spagnolo S, et al. A new technique for hemodilution, preparation of autologous platelet rich plasma and intraoperative blood salvage in cardiac surgery. Int J Artif Organs 1987;10:47-50.
- Runels C, Melnick H, Debourbon E, Roy L. A pilot study of the effect of localized injections of autologous platelet rich plasma(PRP) for the treatment of female sexual dysfunction. J Women’s Health Care 2014;3:169.
- Neto JB. O-Shot: Platelet rich plasma in intimate female treatment. J Women’s Health Care 2017;6:395.
- Goldstein AT, King M, Runels C, Gloth M, Pfau R. Intradermal injection of autologous platelet-rich plasma for the treatment of vulvar lichen sclerosus. J Am Acad Dermatol 2017;76:158-60.
- Behnia-Willison F, Pour NR, Mohamadi B, Willison N, Rock M, Holten IW, et al. Use of platelet-rich plasma for vulvovaginal
- Addiego F, Belzer EG Jr, Comolli J, Moger W, Perry JD, Whipple B. Female ejaculation: a case study. J Sex Res 1981;17:13-21.
- Ostrzenski A, Krajewski P, Ganjei-Azar P, Wasiutynski AJ, Scheinberg MN, Tarka S, et al. Verification of the anatomy and newly discovered histology of G-spot complex. BJOG 2014;121:1333-9.
- Maratos YK, Gombergh R, Cornier E, Minart JP, Amoretti N, Mpotsaris A. The G-spot : an observational MRI pilot study. BJOG 2016;123:1542-9.
- Herold C, Motamedi M, Hartmann U, Allert S. G-spot augmentation with autologous fat transplantation. J Turk Germ Gynecol Assoc 2015;16:187-8.
- Koster M, Price LL. Rwandan female genital modification: elongation of labia minora and the use of botanical species. Cult Heal Sex 2008;10:191-204.
- No authors listed. Cosmetic surgery national data bank statistics. Aesthet Surg J 2017;37(Suppl 2):1-29.
- Magon N, Alinsod R. ThermiVa: The revolutionary technology for vulvovaginal rejuvenation and noninvasive management of female SUI. J Obstet Gynaecol India 2016;66:300-2.
- 41. Qureshi AA, Tenenbaum MM, Myckatyn TM. Nonsurgical vulvovaginal rejuvenation with radiofrequency and laser devices: A literature review and comprehensive update for aesthetic surgeons. Aesthet Surg J 2018;38:302-11.
- 42. Ostrzenski A. Cosmetic gynecology in the view of evidence based medicine and ACOG recommendations: a review. Arch Gynecol Obstet 2011;284:617-30.
- 43. Iglesia CB. Cosmetic gynecology and the elusive quest for the perfect vagina. Obstet Gynecol 2012;119:1083-4.
- 44. The Society of Obstetricians and Gynaecologists of Canada, SOGC Policy Statement. J Obstet Gynaecol Can 2013;35:1-5.
- 45. Royal Collage of Obstetricians and Gynaecologists. Ethical opinion paper. RCOG Ethics Commitee, 2013.
- 46. Figo Committee For The Ethical Aspects Of Human Reproduction And Women’s Health. Ethical considerations regarding request and offering of cosmetic genital surgery. Inter J Gynaecol Obstet 2015;128:85-6.
- 47. American College of Obstetricians and Gynecologists, ACOG Committee Opinion No 686. Breast and labial surgery in adolescents 2017;129:17-9.
- 48. World Health Organization. Eliminating female genital mutilation: an interagency statement. Geneva: World Health Organization; 2008.